Aspirin zur Primär-Prävention von Herzkrankheiten
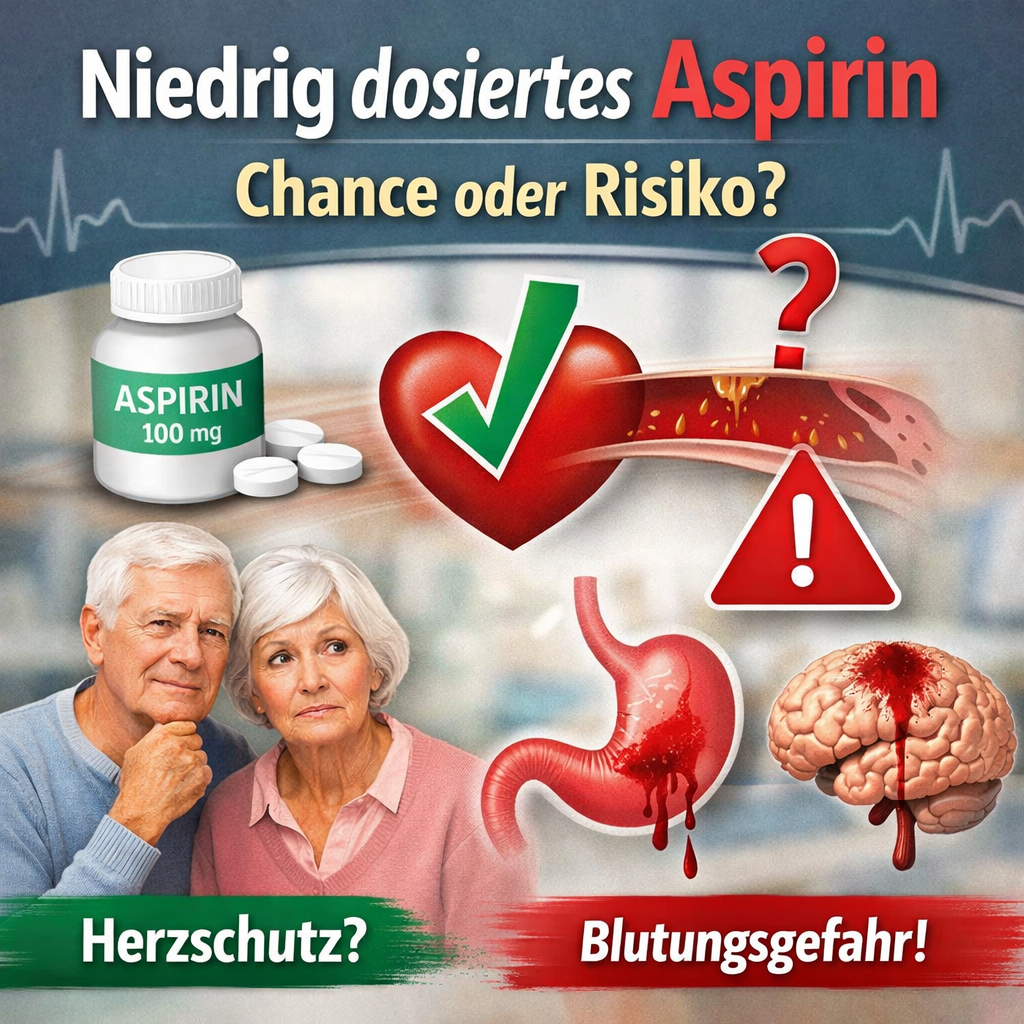
Über viele Jahre galt niedrig dosiertes Aspirin (meist 100 mg täglich) als einfache und scheinbar harmlose Maßnahme, um Herzinfarkten und Schlaganfällen vorzubeugen – auch bei gesunden Menschen ohne bekannte Herz‑Kreislauf‑ Erkrankung. Besonders ältere Menschen nahmen Aspirin oft „zur Sicherheit“ ein, nicht selten auf ärztlichen Rat hin.
In den letzten Jahren hat sich dieses Bild jedoch grundlegend geändert. Große wissenschaftliche Studien zeigen heute klar: Für gesunde Menschen ohne bekannte Herz‑Kreislauf‑Erkrankung überwiegen die Risiken von Aspirin häufig den Nutzen, insbesondere im höheren Lebensalter. Dieser Beitrag fasst die wichtigsten Erkenntnisse verständlich zusammen.
Was bedeutet „Primärprävention“?
Mediziner unterscheiden zwischen:
-
Primärprävention: Vorbeugung bei Menschen, die noch nie einen Herzinfarkt, Schlaganfall oder eine andere Herz‑Kreislauf‑Erkrankung hatten.
-
Sekundärprävention: Vorbeugung bei Menschen mit bereits bestehender Erkrankung, z. B. nach Herzinfarkt, Stent oder Schlaganfall.
Dieser Artikel bezieht sich ausschließlich auf die Primärprävention. Für die Sekundärprävention ist Aspirin weiterhin oft sinnvoll und lebensrettend.
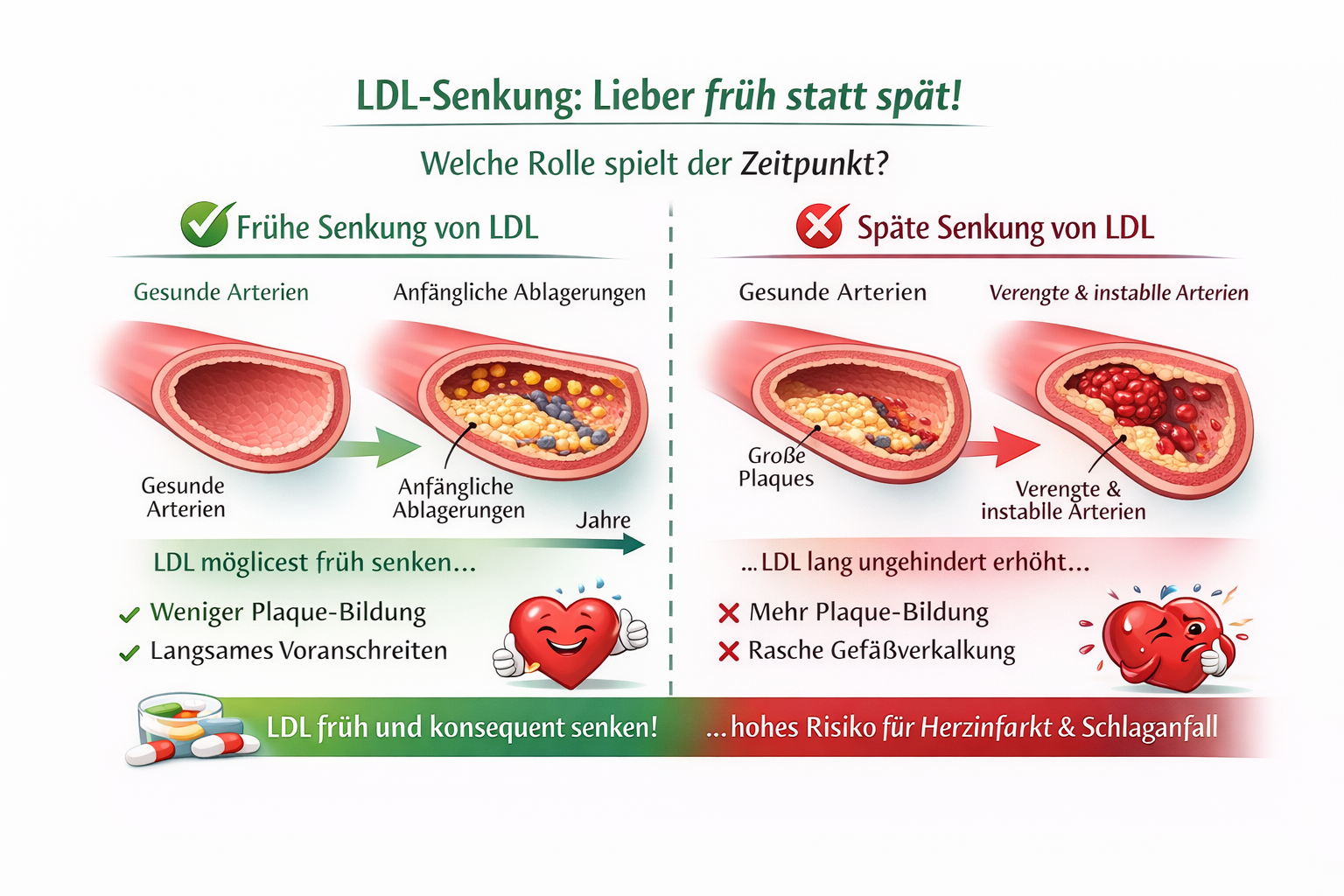
Die drei großen Studien, die alles verändert haben
Im Jahr 2018 wurden drei sehr große, hochwertige Studien veröffentlicht. Sie untersuchten zehntausende Menschen über mehrere Jahre hinweg. Das Ergebnis war überraschend eindeutig.
1. ASPREE‑Studie: Gesunde ältere Menschen
- Über 19.000 gesunde Personen, Durchschnittsalter 74 Jahre
- Einnahme von 100 mg Aspirin täglich
- Beobachtungszeit: fast 5 Jahre
Ergebnisse:
- Kein Schutz vor Herzinfarkt oder Schlaganfall
- Deutlich mehr schwere Blutungen, vor allem im Magen‑Darm‑Trakt und im Gehirn
- Höhere Gesamtsterblichkeit in der Aspirin‑Gruppe, vor allem durch mehr Krebstodesfälle
Mit anderen Worten: Aspirin brachte keinen Herzschutz, erhöhte aber das Risiko schwerer Nebenwirkungen.
2. ASCEND‑Studie: Menschen mit Diabetes
- Über 15.000 Teilnehmer mit Diabetes, aber ohne bekannte Herzkrankheit
- Durchschnittsalter: 63 Jahre
- Beobachtungszeit: 7,4 Jahre
Ergebnisse:
- Etwas weniger Herz‑Kreislauf‑Ereignisse
- Gleichzeitig fast ein Drittel mehr schwere Blutungen
Die Forscher kamen zum Schluss: Nutzen und Schaden hielten sich die Waage, selbst bei Diabetes, der ein deutlich erhöhtes Gefäßrisiko zur Folge hat.
3. ARRIVE‑Studie: Menschen mit moderatem Risiko
- Über 12.500 Teilnehmer, mittleres Herz‑Kreislauf‑Risiko
- Keine relevante Verringerung von Herzinfarkten oder Schlaganfällen
- Deutlich mehr Magen‑Darm‑Blutungen
- Auch hier: kein klarer Nutzen, aber reale Risiken.
Langzeitbeobachtung: Die Ergebnisse werden noch klarer
In einer verlängerten Nachbeobachtung der ASPREE‑Studie über weitere 4 Jahre zeigte sich:
- Mehr schwere Herz‑Kreislauf‑Ereignisse bei den Aspirin‑Anwendern
- Weiterhin erhöhtes Blutungsrisiko
Diese Langzeitdaten unterstreichen, dass Aspirin bei gesunden älteren Menschen nicht schützt, sondern eher schadet.
Blutungsrisiko: Die unterschätzte Gefahr
Aspirin hemmt das Zusammenkleben der Blutplättchen. Das ist bei bestehenden Gefäßerkrankungen sinnvoll, kann aber bei Gesunden gefährlich sein.
Mögliche Folgen:
- Magen‑ und Darmblutungen
- Hirnblutungen
- Blutarmut
- Krankenhausaufenthalte
- Mit zunehmendem Alter steigt dieses Risiko deutlich an.
Neue Leitlinien: Klare Empfehlungen
Aufgrund der Studienlage haben Fachgesellschaften ihre Empfehlungen geändert:
- Kein Aspirin zur Primärprävention bei Menschen über 70 Jahren
- Bei 40‑ bis 70‑Jährigen nur in sehr ausgewählten Fällen, nach individueller Risiko‑Nutzen‑Abwägung
Viele Menschen nehmen Aspirin jedoch weiterhin – oft aus Gewohnheit oder aufgrund veralteter Empfehlungen.
Sonderfragen: Verkalkte Herzkranzgefäße und spezielle Blutwerte
Manche Menschen haben:
- hohe Kalkwerte in den Herzkranzgefäßen (CT‑Messung)
- erhöhte Lipoprotein(a)‑Werte
Auch hier gilt:
- Keine überzeugenden Beweise, dass Aspirin bei älteren, ansonsten gesunden Menschen hilft
- Allenfalls bei unter 70‑Jährigen mit sehr hohem Risiko denkbar – und auch dann nicht eindeutig belegt
Aspirin ist kein „Blutverdünner“
Ein häufiges Missverständnis: Aspirin „verdünnt“ das Blut.
Tatsächlich:
- Aspirin verhindert das Verklumpen von Blutplättchen
- Es macht das Blut nicht dünnflüssiger
- Echte "Blutverdünner" sind Medikamente (z. B. Marcumar, Apixaban), die die Gerinnung hemmen.
Dieses Missverständnis führt oft zu falschen Erwartungen und unnötiger Einnahme.
Aspirin und Krebs: Hoffnung oder Irrtum?
Lange wurde diskutiert, ob Aspirin vor Darmkrebs schützt. Die Daten sind widersprüchlich:
- In der ASPREE‑Studie mehr Krebstodesfälle unter Aspirin
- Gleichzeitig Hinweise auf einen leichten Schutz vor Krebsentstehung bei bestimmten genetischen Veränderungen im Blut
Diese Hinweise sind allerdings bis heute nicht ausreichend belegt, um daraus eine allgemeine Empfehlung abzuleiten.
Fazit: Was bedeutet das für den Alltag?
Für gesunde Menschen ohne bekannte Herz‑ oder Gefäßerkrankung gilt heute:
Kein Aspirin zur Vorbeugung im höheren Alter
Risiken überwiegen den Nutzen
Aspirin bleibt wichtig bei bestehender Herz‑ oder Gefäßerkrankung (Sekundärprävention)
Wichtig: Aspirin sollte niemals eigenmächtig begonnen oder abgesetzt werden. Eine individuelle ärztliche Beratung ist entscheidend.
Abschließender Gedanke
Die Geschichte des Aspirins zeigt, wie schwer es ist, medizinische Gewohnheiten zu ändern – selbst bei klarer Datenlage. Umso wichtiger ist eine verständliche Aufklärung. Weniger ist manchmal mehr, besonders wenn es um Medikamente geht.
Ein informierter Patient trifft bessere Entscheidungen – gemeinsam mit seiner Ärztin oder seinem Arzt.
Entzündung an Gefäßen kontrollieren: Wie moderne Forschung Herzinfarkt und Herzschwäche besser verhindern will

Aspirin zur Primär-Prävention von Herzkrankheiten

Bedeutung der Genetik für die Lebenserwartung unterschätzt
Fortschritte in der Kardiochirurgie 2025